Request a video call
Confirm Your Virtual Consultation
Florence Organ Transplant Center نظرة عامة على الملف الشخصي
مركز زراعة الأعضاء الشامل في إسطنبول، تركيا
وقد أجرى فريق زراعة الأعضاء أكبر عدد من عمليات زراعة الكبد (أكثر من 1000) وزراعة الكلى (أكثر من 750).
وباعتباره مركزًا مرجعيًا، يقوم فريق زراعة الأعضاء بإجراء الحالات الأكثر تعقيدًا وينقذ حياة المئات من البالغين والأطفال كل عام.
لقد قام جراحو زراعة الأعضاء في مجموعة فلورنس نايتنجيل بتدريب العديد من الزملاء الآخرين في تركيا والمملكة المتحدة ورومانيا والأردن والهند وهم فخورون بخدمة مرضانا.
الأسئلة الشائعة حول مركز زراعة الأعضاء في إسطنبول، تركيا في مجموعة فلورنسا
ما الذي نقدمه في مركز زراعة الأعضاء الشامل (CTC) التابع لمجموعة مستشفيات فلورنس نايتنجيل؟
- بفضل مرافق البنية التحتية المتطورة والفرق المتعددة التخصصات المخصصة، يعد مركز زراعة الأعضاء الشامل (CTC) التابع لمجموعة مستشفيات فلورنس نايتنجيل أحد المراكز المرجعية الرائدة في زراعة الأعضاء والأنسجة (الكبد والكلى ونخاع العظام) في تركيا وأيضًا للمرضى من الخارج.
- نتعرض للتمييز بسبب إجراء عمليات زرع أعضاء متعددة، مثل الكلى والكبد بنجاح خلال جلسة العملية نفسها.
- مجموعة فلورنس نايتنجيل CTC هو أكبر مركز في أوروبا لزراعة الكبد والكلى والبنكرياس من المتبرعين الأحياء.
- بصفتنا مركزًا مرجعيًا، يُجري فريق زراعة الأعضاء لدينا أعقد الحالات، ويُنقذ مئات الأرواح سنويًا. نضمن شفاء المرضى من خلال هبة الحياة من أقاربهم عبر متبرعين أحياء.
- لقد قام جراحو زراعة الأعضاء في مجموعة فلورنس نايتنجيل بتدريب العديد من الزملاء الآخرين في تركيا والمملكة المتحدة ورومانيا والأردن والهند وهم فخورون بخدمة مرضانا.
من هم المرشحون لعملية زراعة الأعضاء؟
المرضى الذين يعانون من فشل الأعضاء في المرحلة النهائية هم مرشحون محتملون لعملية زرع الأعضاء إذا،
- حالتهم الصحية مناسبة لإجراء عملية جراحية كبرى،
- لديهم متبرعون وافقوا على التبرع بجزء (أو جزء واحد، في حالة الكلى) من أعضائهم الوظيفية.
كيف يتم اتخاذ قرار زراعة الأعضاء للمريض في مركز علاج السرطان؟
- إذا قرر طبيب زراعة الأعضاء إجراء عملية زرع، تتم مناقشة مريض الزراعة المحتمل في اجتماع مجلس إدارة CTC من منظور متعدد التخصصات.
- بعد إجراء تقييم شامل للمريض، يتم اتخاذ القرار النهائي بشأن عملية الزرع في اجتماع مجلس إدارة CTC.
من يمكنه أن يكون متبرعًا؟
قد يكون المرشحون للتبرع بالأعضاء
- الأقارب: وفقاً للقوانين التركية، فإن الشخص حتى الدرجة الرابعة من القرابة، الذي يعطي الموافقة، وهو مناسب، قد يكون متبرعاً قانونياً للمريض.
- غير الأقارب: يُشترط على المتبرعين المحتملين دون صلة قرابة من الدرجة الرابعة التقدم بطلباتهم إلى لجنة الأخلاقيات المحلية التابعة لمديرية الصحة في بلدية مدينة إسطنبول. يُقبل المتبرعون الحاصلون على الموافقة فقط.
- الجثث: هذا الخيار غير متاح للمرضى الأجانب الراغبين في إجراء عمليات زراعة في تركيا. وبالتالي، لا يُسمح قانونًا بزراعة القلب للمرضى الأجانب. وعوضًا عن ذلك، يُقدّم زرع جهاز مساعدة البطين الأيسر كعلاج نهائي.
مركز زراعة الكبد في إسطنبول، تركيا، من قِبل مجموعة فلورنسا
تحت إشراف البروفيسور الدكتور ييدراي يوزر، يجري فريق زراعة الأعضاء أكثر من 100 عملية زراعة سنويًا، وقد أنجز أكثر من 1500 عملية زراعة منذ عام 2004. وفي كل عام، يتم إجراء أكثر من 80% من عمليات الزراعة من متبرعين أحياء.
فريق زراعة الكبد لدينا هو الأول في إجراء عملية زراعة الكبد من متبرع حي من الفص الأيمن من شخص بالغ إلى شخص بالغ، وزرع الكبد المنقسم إلى شخصين بالغين في نفس الوقت، وزرع الكبد الدومينو، وزرع الكبد المزدوج من الفص الأيسر.
وبحسب التقارير السنوية الصادرة عن الجمهورية التركية ووزارة الصحة، فإن أكثر من 95% من مرضانا الذين خضعوا لعملية زراعة الكبد قادرون على ممارسة حياتهم اليومية بشكل طبيعي بعد عملية الزرع.
لتحقيق مهمتنا في أن نكون مؤسسة رائدة ومبتكرة ومتطورة باستمرار، يشرفنا تدريب ليس فقط الجراحين ولكن أيضًا أطباء الكبد وأطباء التخدير وأطباء الأشعة وأطباء العناية المركزة والممرضات ومنسقي الخدمات والفنيين من جميع أنحاء أوروبا.
ماذا نقدم لمرضانا؟
- تقدم مجموعة مستشفيات فلورنس نايتنجيل خدمات رعاية صحية وفق أعلى المعايير الدولية. ولذلك، حصلت على شهادة الكفاءة من اللجنة الدولية المشتركة (JCI). مركز زراعة الكبد لدينا مُسجل في قاعدة البيانات الأوروبية لزراعة الكبد. وتُشارك النتائج الناجحة التي تتجاوز المعايير الأوروبية مع دول أوروبية أخرى نيابةً عن تركيا.
- عمل جماعي متفانٍ في مواجهة أمراض الكبد الصعبة : يتألف فريق زراعة الأعضاء لدينا من أطباء ذوي خبرة في أمراض الكبد، وأمراض الجهاز الهضمي، وأطباء التخدير، وأطباء الأشعة، وأطباء الأورام، والأطباء النفسيين، وأخصائيي علم الأمراض، والممرضين، بالإضافة إلى جراحي زراعة الأعضاء المتميزين لدينا. بعد سنوات من العمل الجماعي الوثيق، نجحوا في بناء رعاية صحية متكاملة وعالية الجودة لكل مريض، وتقديم خدمة عالية الجودة لتشخيص وعلاج ومراقبة أي أمراض كبد.
- مع الأخذ في الاعتبار أن عملية زراعة الكبد هي إجراء شامل ومتعدد التخصصات، يعمل خبراءنا بالتعاون مع تخصصات أخرى لتحسين إدارة العملية وتحسين نتائج المرضى.
- مرافق متطورة. يقدم مركز زراعة الكبد تقنيات متطورة لتشخيص وعلاج ومتابعة مرضى زراعة الكبد. بخبرة تزيد عن 30 عامًا في مجال الرعاية الصحية، تُعتبر مجموعة مستشفيات فلورنس نايتنجيل مؤسسة رائدة في متابعة التطورات الحديثة في تكنولوجيا الرعاية الصحية، بالإضافة إلى مساهماتها الفريدة في الأدبيات العلمية.
مراحل رحلة زراعة الكبد
التحضير لعملية الزرع
بعد تشخيص حالة المريض كمرشح للزراعة (متلقي)، يحين وقت تحديد المتبرع (شخص سليم يرغب في التبرع بجزء من كبده). ونظرًا لمنع إجراء عملية زراعة كبد من مواطن تركي متوفى، ينبغي على جميع مرضانا من الخارج إجراء عمليات زراعة كبد حية أو تبادلية بشكل قانوني.
يتم تقييم المتلقي (المريض) لعملية الزرع في 3 مراحل تستغرق من 5 إلى 7 أيام في المستشفى.
المرحلة الأولى: التشخيص النهائي، وتحديد شدة مرض الكبد، وضرورة إجراء عملية زرع.
المرحلة الثانية: تقييمات جهازية متعددة لزراعة الأعضاء، مثل القلب والرئتين والكلى، وتعداد الدم الكامل. في حال وجود أي أمراض، كالعدوى، يتم علاجها. يُجري خبراؤنا في فريق زراعة الأعضاء الفحوصات اللازمة لتقييم نجاح عملية الزراعة، وذلك بناءً على حالة المريض والسبب الكامن وراءه وشدته.
المرحلة الثالثة: التحضير النفسي والذهني للمريض لعملية الزرع. يُبلّغ المريض وأفراد عائلته بالإجراء، وفترة الإقامة في المستشفى، والتطورات المحتملة بعد الجراحة، وقضايا الرعاية الصحية.
يتم تقييم المتبرع للتأكد من تطابقه مع المريض.
زراعة الأعضاء
من المتبرع الحي
في عملية زراعة الكبد من متبرع حي، يتم زرع جزء الكبد المأخوذ من المتبرع الحي إلى المتلقي فورًا بعد إزالة كبد المريض بالكامل.
الكبد، على عكس أي عضو آخر في الجسم، قادر على التجدد والنمو، مما يجعل زراعة الكبد من متبرع حي ممكنة. يبدأ الكبد بالتغذية الذاتية فورًا ويستمر لمدة ستة أشهر. لهذا السبب، عندما يستأصل الجراحون جزءًا من كبد المتبرع، يعود الجزء المتبقي من المتبرع والجزء المزروع للمتلقي بسرعة إلى أبعادهما الأصلية.
يمكن إجراء عملية زراعة كبد من متبرع حي دون انتظار قائمة المتبرعين المتوفين. ونظرًا لقلة انتشار التبرع بالأعضاء في بلدنا، يضطر المرضى المدرجون في القائمة إلى الانتظار طويلًا.
في هذه العملية، قد تتدهور حالة المريض، وبالتالي قد تنخفض نسبة النجاح بعد عملية الزرع، حيث ستزداد مخاطر المضاعفات في الفترة المبكرة بعد عملية الزرع.
عملية زرع الكبد التبادلي
يتم إجراء عملية زرع الكبد المتبادل عندما تكون فصيلة دم المتبرع غير متوافقة مع فصيلة دم المتلقي.
لسنوات طويلة، كانت الأعضاء اللازمة لزراعة الأعضاء تُؤخذ من متبرع متوفى دماغيًا بموافقة عائلته، أو من أقارب مقربين يتبرعون بجزء من كبده. ويحظى عدد كبير من الناس حول العالم بفرصة العيش والعودة إلى حياتهم الطبيعية والصحية من خلال زراعة الكبد.
في الآونة الأخيرة، تحسنت معدلات نجاح عمليات زراعة الكبد بشكل سريع بفضل الأدوية الجديدة والتقنيات الجراحية المحسنة، كما زادت معدلات بقاء المرضى بعد العملية الجراحية وتحسين نوعية حياتهم.
لذا، يُمكن أن تُنقذ عمليات زراعة الكبد البديلة حياة الكثيرين. ينتظر العديد من المرضى قوائم الجثث دون علمهم، وفي النهاية يموتون. هدفنا هو جمع هؤلاء الأشخاص عبر شبكتنا، وتمكين عمليات زراعة الكبد من خلال مطابقة المتبرعين المتوافقين.
بعد عملية الزرع
يُنقل المريض إلى وحدة العناية المركزة، ويُوصل بجهاز تنفس صناعي لمدة ٢٦-٤٨ ساعة تقريبًا. يُنقل إلى الجناح بناءً على حالته العامة. تُتابع حالته الصحية للكشف عن الحمى، واليرقان (اصفرار الغشاء المخاطي والجلد)، والألم، وتراكم السوائل، ووظائف الكبد المزروعة.
يتلقى مرضانا برامج إعادة تأهيل جسدية وعقلية مكثفة تم تطويرها لتسريع تعافيهم.
بعد خروج المرضى من مؤسستنا، يتم جدولة زيارات المتابعة لهم في العيادة الخارجية بمركزنا.
حدد موعدك مع مجموعة فلورنس نايتنجيل في إسطنبول، تركيا في PlacidWay!
في بلاسيد واي، نسعى لتسهيل حصولك على أفضل رعاية طبية في إسطنبول، تركيا. مهمتنا هي مساعدتك في اكتشاف خيارات الرعاية الصحية المتاحة وتزويدك بجميع الأدوات والموارد اللازمة لاتخاذ قرار واعٍ. لقد تعاونا مع مجموعة فلورنس نايتنجيل في إسطنبول، تركيا، لنقدم لك أعلى مستويات الجودة في الرعاية الطبية. انقر على زر "اتصل بنا" أدناه لمعرفة المزيد.
Florence Organ Transplant Center, Istanbul, Turkey تفاصيل الملف الشخصي
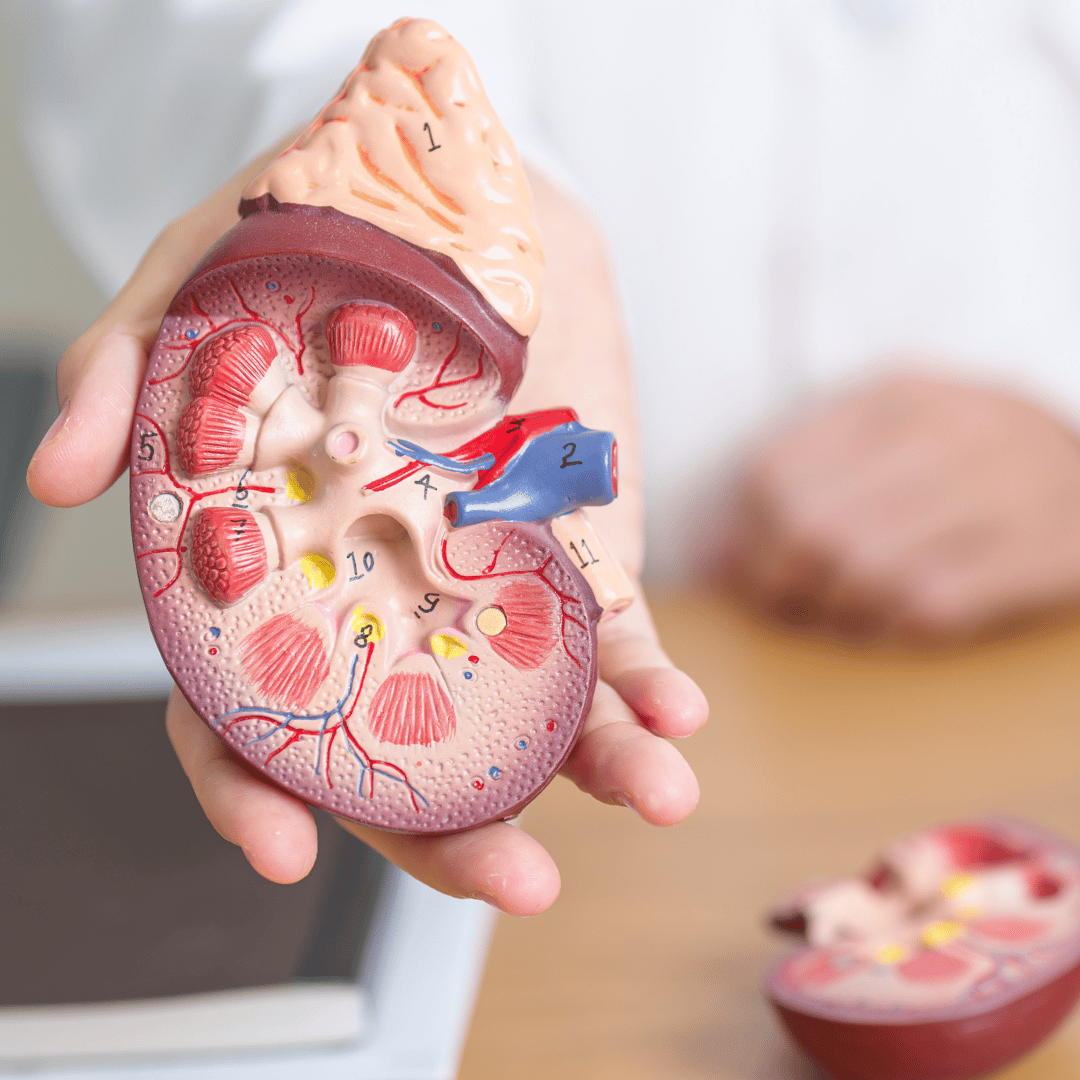
مركز زراعة الكلى في اسطنبول، تركيا
نحن فخورون بالتعبير عن أننا أجرينا أكثر من 1100 عملية زراعة كلى دون أي مشاكل صحية خطيرة في مركز زراعة الكلى بمستشفيات مجموعة فلورنس نايتنجيل.
لإجراء عملية زراعة الأعضاء في تركيا، يجب على المرضى القادمين من الخارج أن يكون لديهم متبرعون حتى الدرجة الرابعة من القرابة (مع العلم أن الزوجين يعتبران من الأقارب القانونيين).
يتولى مركز زراعة الكلى لدينا دورًا رائدًا في زراعة الكلى للأطفال والبالغين من خلال القيام بما يلي:
- عملية زرع عادية (جراحة مفتوحة)،
- زراعة الكلى بالمنظار أو الروبوت (الجراحة المغلقة)،
- زراعة الكلى في ظل ظروف صعبة مثل زراعة الأعضاء المتقاطعة وعدم توافق فصيلة الدم (ABO).
فوائد زراعة الكلى بالمنظار خلف الصفاق
بمساعدة تقنية "تنظير البطن الخلفي" التي طورها البروفيسور باريس أكين، مدير مركز زراعة الكلى لدينا، يتم الحفاظ على الأعضاء البطنية جيدًا أثناء العملية، لذلك لا يحدث أي ضرر دائم.
في مركزنا، تم إجراء غالبية عمليات زراعة الأعضاء باستخدام هذه التقنية منذ عام 2009. ويتم شرح هذه التقنية في المؤتمرات الطبية في أمريكا وأوروبا وتركيا.
- تعتبر تقنية تنظير البطن من الطرق الأكثر تقدما وأمانا "تقنية المنظار البطني" والتي يتم إجراؤها على نطاق واسع في العالم.
- في تقنية المنظار البطني، هناك خطر حدوث تلف في الأعضاء داخل البطن، والتصاقات الأمعاء، وحتى انسداد الأمعاء أثناء الجراحة بسبب إزالة الكلى.
- في مركزنا يتم إزالة الكلى من خلال شق جراحي صغير تحت الكاميرا دون أي اتصال مع الأعضاء داخل البطن باستخدام تقنية المنظار خلف الصفاق.
- سيتم خروج المتبرعين بعد يومين أو ثلاثة أيام من العملية.
ماذا عن زراعة الكلى في ظل الظروف الصعبة؟
لدينا قاعدة بيانات واسعة لمتبرعي الكلى لمرضى الفشل الكلوي الذين لا يجدون متبرعين مؤهلين. باستخدام قاعدة بياناتنا وتبادل الكلى بين الأزواج، نهدف إلى زيادة فرصهم في العيش بكلى سليمة، ومساعدة بعضهم البعض لما فيه مصلحتهم.
في حوالي 30% من عمليات زراعة الكلى، يكون لدى المرضى متبرعون، لكن فصائل دمهم غير متطابقة. في هذه الحالات، يُعالَج المتبرعون قبل الجراحة، وتُزال مستضدات فصائل الدم تقريبًا من الدورة الدموية. بعد ذلك، تُجرى عملية الزرع. تُسمى هذه العملية "الزرع بين فصائل دم غير متطابقة" (الزرع في حالة عدم توافق فصائل الدم ABO).
الإخلاص والمعرفة العلمية والخبرة المتراكمة تؤدي إلى نسب نجاح أعلى!
يتكون فريق زراعة الكلى لدينا من:
- جراحي زراعة الأعضاء،
- طبيب أمراض الكلى،
- طبيب التخدير
- طبيب القلب،
- أخصائيو الأمراض المعدية،
- أخصائي المناعة،
- ممرضات زراعة الأعضاء،
- مساعدو أمراض الكلى،
- منسقي المرضى،
- الاستشاريين،
- موظفو الرعاية الصحية الآخرون.
لماذا تختارنا؟
باعتبارنا مركز مجموعة فلورنس نايتنجيل لزراعة الكلى ، الذي يقوم بإجراء الدراسات العلمية والسريرية مع جامعة ديمير أوغلو بيليم، فإننا نقدم أحدث التقنيات الطبية ونطبق التطورات الحالية في جميع أنحاء عملية الزرع والمتابعة.
- 99.8% من مرضانا يعودون إلى منازلهم بصحة جيدة،
- 97.4% منهم يتمتعون بصحة جيدة ومستقرة خلال السنة الأولى من عملية الزرع.
- إن نجاح فريق زراعة الكلى لدينا يضاهي نجاح المراكز الرائدة في الولايات المتحدة وأوروبا.
أساسيات مركز فلورنس نايتنجيل لزراعة الكلى
- الوقاية من تأخر النمو وأمراض العظام من خلال التدخل في الوقت المناسب بزراعة الكلى عند الأطفال.
- بفضل برنامجنا لزراعة الأعضاء المتبادلة، نتمكن من خلق فرصة زراعة الكلى للمرضى الذين يمكنهم تلقي الكلى من أشخاص نادرين بسبب توافق فصيلة الدم أو البنية المستضدية العالية.
- ضمان التبرع الآمن بالكلى من خلال إجراء تقنية جراحية متطورة تحت الكاميرا لتشجيع الأشخاص على التبرع بكليتهم لأقاربهم (تقنية التنظير خلف الصفاق).
- ضمان سلامة الكلى لسنوات طويلة من خلال برنامج متابعة بعد زراعة الكلى، بالإضافة إلى متابعة المتبرعين بالكلى.
- نحن نتعاون مع طاقم مؤهل تأهيلا عاليا من مختلف التخصصات الطبية من أجل صحة مرضانا والمتبرعين بعد عملية الزرع وأثناء المتابعة.
- نقوم بإجراء فحص مفصل قبل عملية الزرع حتى نتمكن من تقدير ردود الفعل المحتملة للجهاز المناعي بعد العملية.
المتابعة بعد عملية زراعة الكلى
من أجل تقييم ناجح لعملية زراعة الكلى، فإن المتابعة بعد عملية زراعة الكلى وكذلك فترة العملية أمر مهم للغاية.
في مركز زراعة الكلى لدينا، يتم متابعة جميع مرضانا عن كثب وبانتظام لضمان الأداء الصحي للكلية المزروعة.
أركان التقويم بعد الزرع:
- يخرج المرضى الذين تلقوا الكلى من المستشفى بعد ستة أيام في المتوسط.
- يتم تقديم معلومات مفصلة عن الدواء والقضايا التي تتطلب اهتماما خاصا في حياتهم الجديدة قبل يومين من الخروج.
- يغادر المريض المستشفى ومعه جدول الأدوية ورقم هاتف يمكن الاتصال به على مدار 24 ساعة في اليوم.
- يُطلب من المرضى زيارة المستشفى مرتين في الأسبوع للتبرع بالدم لإجراء الفحوصات.
- يمكن للمرضى الذين يعيشون في أماكن بعيدة إجراء اختبارات الدم الخاصة بهم في المناطق التي يعيشون فيها وإرسالها عبر خدمة البريد دون أي رسوم.
- يتم تكرار هذه الفحوصات الدموية مرة واحدة أسبوعيا في الشهر الثاني ومرة واحدة في الشهر السادس .
- يتم طلب من مرضانا بانتظام زيارة طبيب أمراض الكلى.
- كما نتابع بانتظام متبرعينا الذين وهبوا الحياة لأقاربهم. ويمكن للمتبرعين بالكلى العودة إلى منازلهم خلال ثلاثة أيام في المتوسط بعد العملية.
- ويتم دعوتهم إلى المستشفى لإعادة الفحص بعد أسبوع من عودتهم إلى المنزل.
- يأتون للامتحانات بعد ستة أشهر
- ثم يطلب منهم زيارة المستشفى مرة في السنة لإجراء الفحص.
مركز زراعة نخاع العظم في إسطنبول، تركيا
تحت إشراف البروفيسور موتلو آرات، يُجرى أكثر من 140 عملية زراعة نخاع عظم سنويًا. يُعد مركزنا أحد شركاء المشروع الثمانية مع الجمعية التركية لأمراض الدم، وبالتالي يُشارك في المجالات العلمية على الصعيدين الوطني والدولي.
على مر السنين، تقدم الآلاف من المرضى الذين تم تشخيص إصابتهم بسرطان الدم والليمفوما وخلل التنسج النقوي والورم النقوي المتعدد وسرطانات الدم أو الاضطرابات الأخرى إلى مركز BMT التابع لمجموعة مستشفيات فلورنس نايتنجيل باعتباره أحد أكثر مراكز زراعة الأعضاء خبرة وشهرة في أوروبا وتركيا.
أساسيات زراعة نخاع العظم في مجموعة مستشفيات فلورنس نايتنجيل
- معتمد من قبل لجنة الاعتماد المشتركة - ISCT و EBMT (JACIE)،
- ارتفاع معدل البقاء على قيد الحياة خلال السنة الأولى من عملية زراعة نخاع العظم،
- البقاء على قيد الحياة لفترة طويلة دون الإصابة بالأمراض بعد زراعة نخاع العظم،
- بحلول نهاية عام 2019، تم إجراء 1106 عملية زراعة نخاع عظم في مركزنا.
- برنامج متابعة مدى الحياة للمرضى الذين أجريت لهم عمليات زرع،
- مركز يتمتع بفريق عمل متخصص وتكنولوجيا عالية وخلفية علمية ملموسة،
مركزنا ليس مجرد مركز رعاية صحية، بل هو مركز تدريب أيضًا. نشارك في الفعاليات الأكاديمية عبر اجتماعات التدريب عبر الإنترنت.
ما هو نخاع العظم؟
نخاع العظم مادة إسفنجية توجد في المراكز المجوفة لبعض العظام. تُعد أهميته لاحتوائه على خلايا خاصة تُعرف بالخلايا الجذعية.
تُنتج الخلايا الجذعية خلايا متخصصة أخرى تؤدي وظائف مهمة. تُنتج الخلايا الجذعية في نخاع العظم ثلاثة أنواع مهمة من خلايا الدم:
- خلايا الدم الحمراء ، التي تحمل الأكسجين إلى جميع أنحاء الجسم
- خلايا الدم البيضاء ، التي تساعد في مكافحة العدوى
- الصفائح الدموية ، التي تساعد على وقف النزيف
زراعة نخاع العظم (BMT)
تشمل عملية زراعة نخاع العظم (المعروفة أيضًا بزراعة الخلايا الجذعية) استخلاص خلايا جذعية سليمة لتجديد نخاع عظم المريض. تتولى الخلايا الجذعية الجديدة إنتاج خلايا الدم.
في بعض الحالات، قد يكون من الممكن أخذ نخاع العظم من جزء آخر من الجسم (وهذا ما يُعرف بالزرع الذاتي). قد يُخلّص نخاع العظم من أي خلايا مريضة قبل إعادته.
مراحل عملية زراعة نخاع العظم
هناك خمس مراحل في عملية زراعة الأعضاء:
- الفحص البدني لجسمك وحالتك الصحية العامة
- الحصول على الخلايا الجذعية التي سيتم استخدامها في عملية الزرع (المعروفة باسم الحصاد)
- إعداد جسمك لعملية الزرع (المعروفة بالتكييف)
- زرع الخلايا الجذعية
- فترة التعافي، والتي سيتم خلالها مراقبتك لأي آثار جانبية ومضاعفات
من يجب أن يخضع لعملية زراعة نخاع العظم؟
لا ينصح عادة بإجراء عمليات زرع الخلايا الجذعية إلا في الحالات التالية:
- المتلقي (المريض الذي سيخضع لعملية زرع) يتمتع بصحة جيدة نسبيًا، على الرغم من الحالة المصاحبة (وهذا هو السبب في أن عمليات زرع الخلايا الجذعية غالبًا ما تتم عندما يكون السرطان في حالة هدوء)
- تتوفر الخلايا الجذعية من الأخ أو الأخت بنفس نوع الأنسجة، مما يقلل من فرص رفض عملية الزرع أو مرض الطعم تجاه المضيف
- الحالة المصاحبة لا تستجيب لأشكال أخرى من العلاج أو هناك شعور بأن هناك خطرًا كبيرًا لعودة الحالة دون إجراء عملية زرع
- ويُعتقد أن فوائد عملية زرع الأعضاء تفوق المخاطر.
Florence Organ Transplant Center Certificates, Accreditations, Qualifications العلاجات المقدمة
أفضل طبيب في مركز فلورنسا الشامل لزراعة الأعضاء في إسطنبول، تركيا

باريس أكين، دكتور في الطب، أستاذ

يوزر، دكتور في الطب، أستاذ

موتلو آرات، دكتور في الطب، أستاذ
مركز زراعة القلب والأجهزة المساعدة على القلب
للأسف، لا يُسمح لنا بإجراء عمليات زراعة القلب للمرضى القادمين من الخارج بسبب مشاكل قانونية محلية في تركيا. مع ذلك، يمكننا مساعدة المرضى الذين يعانون من مشاكل قلبية ويرغبون في الحصول على الرعاية الصحية لدينا باستخدام مرافقنا المجهزة تجهيزًا كاملًا، مثل أجهزة مساعدة القلب.
ما هو قصور القلب؟
يحدث قصور القلب عندما يعجز البطين الأيمن أو الأيسر أو كليهما (حجرات القلب) عن العمل. قصور القلب مرضٌ مُتفاقم، حيث تتناقص قوة القلب تدريجيًا مع مرور الوقت. يُصبح القلب عاجزًا عن ضخّ كمية الدم اللازمة للجسم. تُواجه الأنسجة والخلايا صعوبةً في الحصول على الأكسجين والمغذيات.
قد يحدث قصور القلب في أي عمر، وذلك حسب السبب الكامن. ومع ذلك، فإنه يصيب 2.5% من الأشخاص الذين تزيد أعمارهم عن 45 عامًا، و10% ممن تزيد أعمارهم عن 65 عامًا. ويؤدي قصور القلب في مرحلته النهائية إلى وفاة أكثر من نصف المرضى خلال عام واحد من التشخيص.
ما هي الأمراض التي تسبب قصور القلب؟
مرض الشريان التاجي: أكثر أمراض القلب شيوعًا. تضيق الشرايين التاجية التي تغذي القلب أو انسدادها، مما يمنع عضلة القلب من الحصول على الأكسجين والمغذيات اللازمة، وقد يؤدي ذلك إلى وفاة المصاب (احتشاء عضلة القلب)، مما يؤدي إلى انخفاض قدرتها على الانقباض.
أمراض صمامات القلب المعقدة: تؤدي اضطرابات الصمام الأبهري والتاجي الخلقية أو المكتسبة إلى زيادة عبء عمل القلب، مما يؤدي إلى فشل القلب بسبب توسع القلب أو إجهاده.
اعتلال عضلة القلب المتوسع: يتوسع القلب ويتضخم مما يؤدي إلى فشل القلب المرتبط بالانقباض غير الكافي لعضلة القلب بسبب عيب هيكلي في عضلة القلب.
التهاب عضلة القلب: مرض ينتج عن انخفاض قوة انقباض القلب بسبب عدوى فيروسية. قد يختفي خلل انقباض القلب تمامًا بعد الشفاء من العدوى الفيروسية، أو قد يصبح دائمًا، مما يؤدي إلى قصور القلب.
ما هو علاج قصور القلب؟
يتضمن العلاج:
الأدوية،
نظام عذائي،
أجهزة لتصحيح عدم انتظام ضربات القلب،
العمليات الجراحية التصحيحية (تحويل مسار الشريان التاجي،
(جراحات الصمامات، الخ)
ومع ذلك، فإن الطرق الأكثر فعالية في علاج قصور القلب في مرحلته النهائية هي عمليات زرع القلب والأجهزة الداعمة للقلوب الاصطناعية (الأجهزة المساعدة على القلب).
ما هي عملية زراعة القلب؟
زراعة القلب هي استبدال القلب المريض بقلب سليم. عند وفاة شخص سليم تبرع بأعضائه (المتبرع)، تُجهّز كليتاه وكبده وقلبه، وغيرها، لزراعتها في مريض سبق اتخاذ قرار زراعة عضو له (المتلقي).
من هو المرشح لعملية زراعة القلب؟
المرضى القلبيون الذين تقل أعمارهم عن 65 عامًا هم مرشحون لعملية زرع قلب، والذين هم في المرحلة النهائية (المرحلة د) من قصور القلب مع متوسط عمر متوقع أقل من عام واحد.
يتم تقييم المرضى الأكبر سنا (65 إلى 72 سنة) بعناية من حيث خصائصهم الجسدية وليس أعمارهم الزمنية وسيتم إدراجهم في البرنامج إذا كان ذلك مناسبا.
هناك سببان شائعان لعملية زراعة القلب.
النوع الأول هو مرض الشريان التاجي. يستحيل علاج هؤلاء المرضى بجراحة مجازة الشريان التاجي أو تركيب دعامة بالونية. قد يحدث تلف خطير أو كبير في عضلة القلب لا رجعة فيه نتيجة النوبات السابقة و/أو النوبات المرتبطة بانسداد الشرايين التاجية.
النوع الثاني هو ضعف خلقي أو مكتسب ناتج عن بكتيريا أو فيروسات أو غيرها في القلب، ويُسمى اعتلال عضلة القلب. قد يتطلب هذا الاعتلال إجراء عملية زرع قلب عندما تنخفض قوة انقباض عضلة القلب بشكل كبير.
وتشمل الأسباب النادرة الأخرى الحمى الروماتيزمية وارتفاع ضغط الدم وأمراض الصمامات التي تؤدي إلى تلف عضلة القلب والتشوهات الخلقية في القلب التي يستحيل تصحيحها جراحيًا وأورام القلب.
المرضى الذين يعانون من عدم انتظام ضربات القلب الشديد هم أيضًا مرشحون لعملية زرع القلب.
لكي يتم إدراج المرضى وأفراد أسرهم في برنامج زراعة القلب والمشاركة فيه طواعية، يجب أن يكونوا على دراية ومتأكدين من أن،
لقد تم النظر في جميع طرق العلاج المعروفة وتطبيقها ومحاولة علاج أمراض القلب لديهم،
سوف يفقدون حياتهم إذا لم يخضعوا لعملية زرع قلب،
وسوف يكونون قادرين على امتلاك الإرادة اللازمة لتبني التغييرات في حياتهم وبعض التطبيقات التي ستكون ضرورية مدى الحياة أو في وقت ما قبل ذلك، ولكن بشكل خاص بعد عملية الزرع.
سيتم تقييم المرضى من قبل المتخصصين في فريق زراعة القلب من حيث الخصائص الطبية والنفسية والاجتماعية المذكورة أعلاه والتي سيتم تضمينها في البرنامج.
ما هو جهاز دعم القلب الاصطناعي؟
جهاز دعم القلب الاصطناعي هو جهازٌ متطورٌ تقنيًا، يتولى وظيفة ضخ القلب لدى مرضى قصور القلب في مرحلته النهائية. تتوفر أنظمة دعم القلب الاصطناعي المؤقتة، والتي تُستخدم حتى الشفاء من قصور القلب، أو حتى إجراء عملية زرع قلب، بالإضافة إلى أنظمة دعم القلب الاصطناعي الدائمة التي تُستخدم مدى الحياة.
من يمكنه استخدام أجهزة دعم القلب الاصطناعي؟
تُستخدم أجهزة دعم القلب في المرضى الذين يعانون من قصور القلب في مرحلته النهائية والذي يتطور على الفور أو في الوقت المناسب لأربعة أغراض رئيسية.
للاستخدام الجسري (قصير المدى) لتجنب اختلال وظائف الأعضاء الأخرى لدى المرضى الذين أصيبوا بقصور القلب الفوري ولإبقاء المريض على قيد الحياة حتى يتم تنشيط نظام دعم القلب الدائم.
للتعافي السريع لإبقاء المريض على قيد الحياة عندما يظهر المرض تقدمًا حادًا، على سبيل المثال الأمراض التي تؤدي إلى فشل القلب المفاجئ مما يؤدي إلى التهاب عضلة القلب (التهاب عضلة القلب بواسطة الفيروسات، وما إلى ذلك) ولكنها تشفى تمامًا بعد العلاج الدوائي.
للربط بين زراعة القلب وبين المرضى الموجودين على قائمة الانتظار ولكنهم يعانون من قصور القلب المتقدم أثناء انتظارهم لزراعة القلب.
للاستخدام مدى الحياة لتحسين عمر ونوعية حياة المرضى غير القادرين على إجراء عملية زرع قلب لأسباب مختلفة (التقدم في السن، أمراض الكلى أو الكبد الشديدة، وما إلى ذلك).
كيف تُجرى جراحة أجهزة دعم القلب الاصطناعي؟ ماذا يحدث بعد الجراحة؟
تنقسم أجهزة دعم القلب الاصطناعي إلى مجموعتين:
قابلة للزرع، مصغرة،
شبه جسدي
يعتمد اختيار النوع المناسب للزرع على شدة قصور القلب والحالة العامة للمريض.
على الرغم من أن جراحة أجهزة دعم القلب الاصطناعي تختلف باختلاف نوع الجهاز، إلا أنها تستغرق ما بين 3 و6 ساعات تقريبًا. يستيقظ المرضى من التخدير في غرفة معزولة بوحدة العناية المركزة. وبحلول ذلك الوقت، يُفصل المريض عن جهاز التنفس الاصطناعي (الذي يساعده على التنفس).
ويبقى المرضى في وحدة العناية المركزة لمدة 2-3 أيام بعد الجراحة، ثم يتم نقلهم إلى الغرفة الخاصة حيث سيبقون مع أحد أفراد الأسرة.
تتراوح مدة الإقامة في المستشفى بين ٢٠ و٢٥ يومًا. يحتاج هؤلاء المرضى إلى تناول مُخففات الدم وإجراء فحوصات دم دورية طوال فترة استخدامهم للجهاز، واستشارة الطبيب لتحديد جرعة الأدوية.
من يستطيع الحصول على قلب اصطناعي كامل؟
القلب الاصطناعي الكامل هو جهاز يتم استبداله بالقلب المريض ويتم زرعه في الجسم.
أولها وأكثرها استخدامًا هو القلب الاصطناعي الكامل من شركة Syncardia Cardiowest، والذي يُبقي المريض على قيد الحياة مؤقتًا، حتى زراعة القلب. وهو أحدث نسخة من القلب الاصطناعي، التي طورها الدكتور كولف والدكتور جارفيك قبل حوالي خمسين عامًا.
استُخدم هذا الجهاز بنسبة نجاح تجاوزت 90% لدى مئات المرضى. وهو القلب الاصطناعي الكامل الأكثر استخدامًا.
والمحرك الآخر هو المحرك الكهربائي الدائم داخل الجسم AbioCor TAH.
Florence Organ Transplant Center شهادات
موقع

نبذة عن المركز الطبي
- Translations: EN AR
- التخصص: Organ Transplant, Urology
- موقع: Abide-i Hurriyet Cad. No: 166 Sisli - Istanbul , Istanbul , Turkey
- ملخص: يهدف مركز فلورنسا الشامل لزراعة الأعضاء إلى أن يكون مؤسسة رائدة ومبتكرة ومتطورة باستمرار، وتقدم رعاية صحية موثوقة وحديثة ومتمركزة حول المريض في جميع الخدمات المقدمة، والتدريب المستمر وتثقيف موظفيها، ووضع رفاهية المرضى والموظفين في المقدمة، فضلاً عن احترام البيئة وحقوق المرضى.

.JPG)
.JPG)
.JPG)






.png)








شارك هذه القائمة